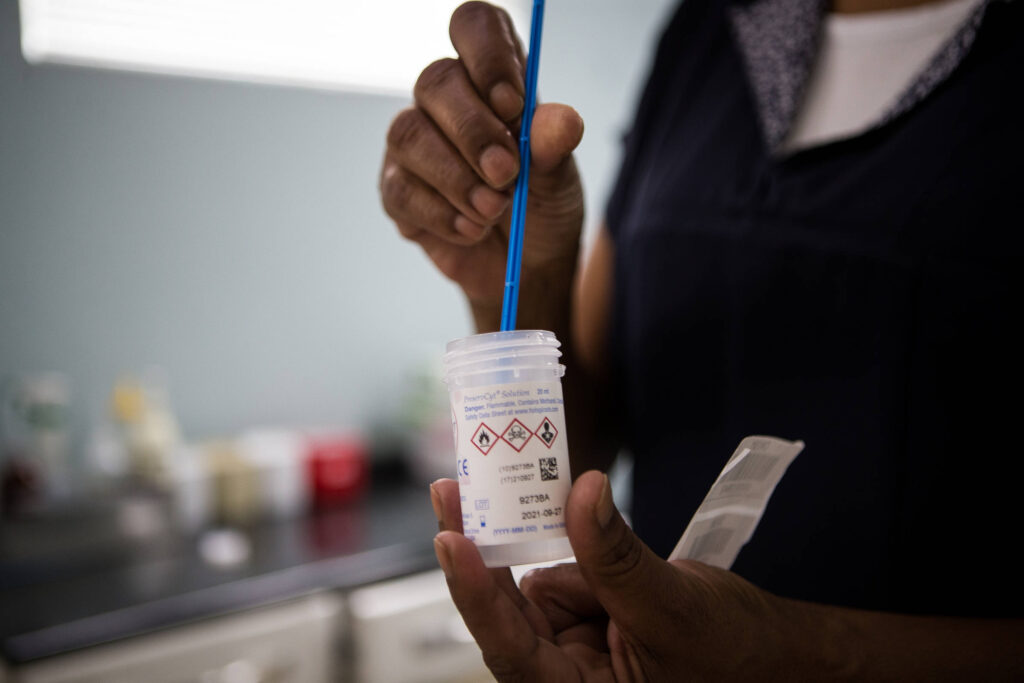
Um estudo feito por pesquisadores da Unicamp (Universidade Estadual de Campinas), no interior de São Paulo, utiliza um teste de DNA para detectar HPV (papilomavírus humano) no lugar do tradicional papanicolau, exame ginecológico que faz o rastreamento de doenças no colo do útero.
O teste de DNA é feito de maneira muito parecida com o papanicolau: uma amostra de secreção é coletada durante exame ginecológico. Mas, segundo o estudo —publicado em setembro na revista Scientific Reports—, essa técnica pode mudar o cenário da prevenção do câncer de colo de útero no Brasil.
“A cobertura da população-alvo do programa passou de 30% para mais de 90%”, destaca o ginecologista Júlio Cesar Teixeira, professor e pesquisador da Unicamp que coordenou o estudo. “Tivemos um aumento de quatro vezes na detecção de lesões pré-câncer, e os casos da doença identificados em fase microscópica, que são curáveis com procedimentos simples e acessíveis, passaram de 10% para 66%.”
Participaram do estudo 20.551 mulheres, com idades entre 25 e 64 anos. Os pesquisadores compararam dados da primeira rodada de cinco anos (outubro de 2017 a setembro de 2022) de rastreio do HPV usando o teste de DNA com informações obtidas nos cinco anos prévios (2012-2016), nos quais foi usado o papanicolau. Todos os exames haviam sido realizados no sistema público de saúde, na cidade de Indaiatuba (SP).
A localidade foi escolhida por ter um sistema de saúde informatizado, no qual todas as unidades de atendimento estão ligadas em rede, o que permitiu monitorar os dados com mais eficácia e possibilitou o aumento da cobertura, considerada essencial para o sucesso do programa.
Os resultados do projeto vêm sendo acompanhados pelo Ministério da Saúde e estão sendo usados como base para uma mudança nas políticas públicas voltadas à prevenção do câncer de colo de útero no Brasil. Em março de 2024, a Conitec (omissão Nacional de Incorporação de Tecnologias) aprovou o uso da genotipagem de HPV no SUS (Sistema Único de Saúde), e a expectativa é de que em 2025 o teste seja disponibilizado no sistema público.
Teixeira calcula que, se o projeto for implementado em escala nacional, poderá evitar mortes pela doença no país.
Segundo relatório anual de 2023 do Inca (Instituto Nacional do Câncer), entre as mortes de mulheres causadas por câncer no Brasil em 2021, os óbitos por câncer do colo do útero ocuparam o quarto lugar, representando 6,05% do total, excluindo aqueles por câncer de pele não melanoma.
Como é feito o teste?
Enquanto o papanicolau depende de interpretação humana em diferentes etapas, o teste de DNA é automatizado, eliminando o risco de falsos negativos ou positivos. A genotipagem também consegue identificar o tipo de HPV presente no organismo —existem mais de 200, dos quais pelo menos 12 são considerados oncogênicos, de acordo com o Inca.
O método tradicional, por sua vez, identifica apenas as células que já estão doentes.
“Em cerca de 10% dos casos, os resultados indicam a necessidade da realização da citologia [papanicolau] para ajudar na condução do caso e, nessa situação, se utiliza o mesmo material, sem a necessidade de nova coleta”, diz Teixeira. Essa visão mais global é importante, pois muitas mulheres jovens apresentam o resultado positivo sem ter lesões.
No estudo, 87% dos testes realizados apresentaram resultados negativos. Como aponta que não há infecção, o exame só precisaria ser refeito após cinco anos. Já o papanicolau é necessário ser refeito após três anos, nos casos em que a mulher apresentou dois resultados negativos consecutivos. Além disso, com a técnica recente, a idade média das mulheres com lesões detectadas baixou em dez anos, antecipando consideravelmente o diagnóstico.
Economia de recursos
Apesar de o exame ainda ser pouco conhecido e utilizado, não é novidade que a genotipagem do HPV é uma solução para melhorar o rastreio, a prevenção e o tratamento do câncer cervical. Desde 2013, a OMS (Organização Mundial da Saúde) tem defendido a necessidade de mudanças, que incluem a preferência pelo teste de HPV-DNA em relação a métodos como a inspeção visual com ácido acético (VIA) e o papanicolau.
Muitos países já usam o exame como rotina. “Nos Estados Unidos, há um tempo os protocolos são baseados nesse tipo de testagem”, relata a ginecologista e obstetra Renata Lamego, do Hospital Israelita Albert Einstein. Por aqui, no sistema suplementar de saúde, o teste DNA-HPV já é realizado e ajuda a nortear a conduta do especialista.
“Nas políticas públicas brasileiras, fica mais difícil instituir esse tipo de procedimento, pois se trata de um exame mais caro, e o papanicolau é muito barato”, pontua Lamego. “Além disso, a citologia já está incorporada culturalmente nas mulheres brasileiras, que sabem que devem se submeter a ela anualmente, exceto se apresenta dois resultados normais para o teste, o que permite que o realize novamente após três anos.”
A questão financeira também foi avaliada no trabalho da Unicamp. Apesar de o teste ser mais caro, em longo prazo ele pode ser mais econômico ao sistema de saúde, se implementado com um plano de monitoramento eficaz. Além de poder ser realizado a cada cinco anos, o exame antecipa a detecção de cânceres em fase microscópica.
Quando a doença está mais avançada, ela deixa de ser operável e, na maioria das vezes, necessita de radioterapia e quimioterapia, métodos caros e que não estão disponíveis em todos os lugares do país. “Além de economizar recursos, se associamos um programa de prevenção organizado com a vacinação contra HPV abaixo de 15 anos, o câncer de colo de útero será eliminado no futuro”, afirma Júlio Cesar Teixeira.